Pero, ¿qué es, de dónde viene y cómo puede el mundo hacer frente a esta amenaza, que inevitablemente plantea el espectro de pandemias pasadas como la de la COVID-19 y la propagación temprana de las infecciones por VIH?
Esto es lo que necesita saber:
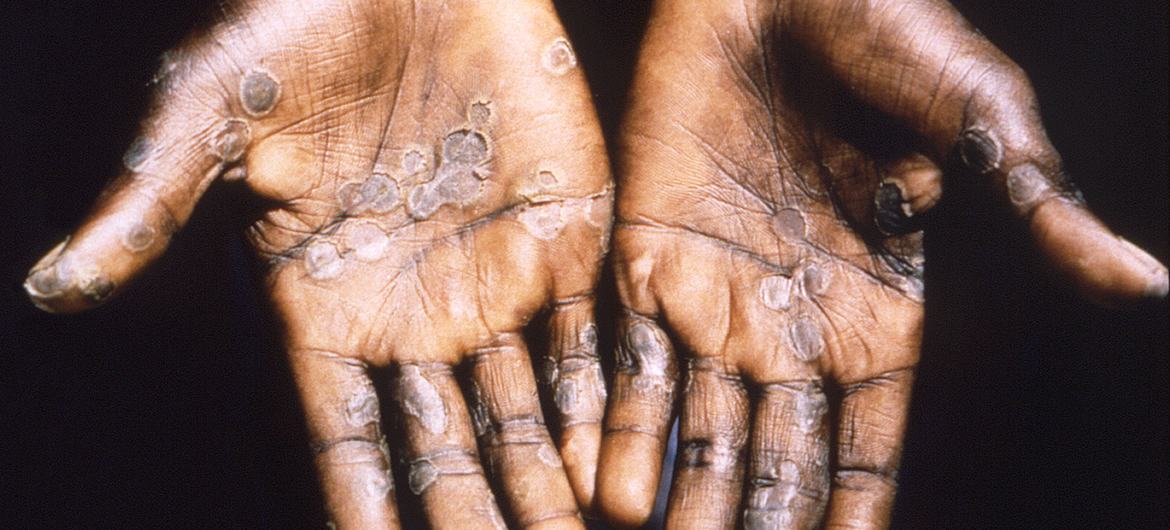
Las lesiones de Mpox suelen aparecer en las palmas de las manos. (archivo)
¿Qué es mpox?
Anteriormente conocida como viruela simica, la enfermedad viral puede propagarse entre personas, principalmente a través del contacto cercano, y ocasionalmente del entorno a las personas a través de objetos y superficies que han sido tocados por una persona con mpox.
Originaria de la República Democrática del Congo en 1970, la mpox fue descuidada allí, según la OMS.
«Es hora de actuar con decisión para evitar que la historia se repita», afirmó Dimie Ogoina, que preside el Comité de Emergencia del Reglamento Sanitario Internacional, que asesora a la OMS en estas cuestiones.
Endémica en África central y occidental, la enfermedad infecciosa provocó posteriormente un brote mundial en 2022, lo que provocó una emergencia de salud pública de la OMS en julio, cuando se convirtió en un brote multinacional.
Tras una serie de consultas con expertos mundiales, la OMS ha comenzado a utilizar un nuevo término preferido, “mpox”, como sinónimo de viruela simica. Obtenga más información sobre esa decisión aquí.
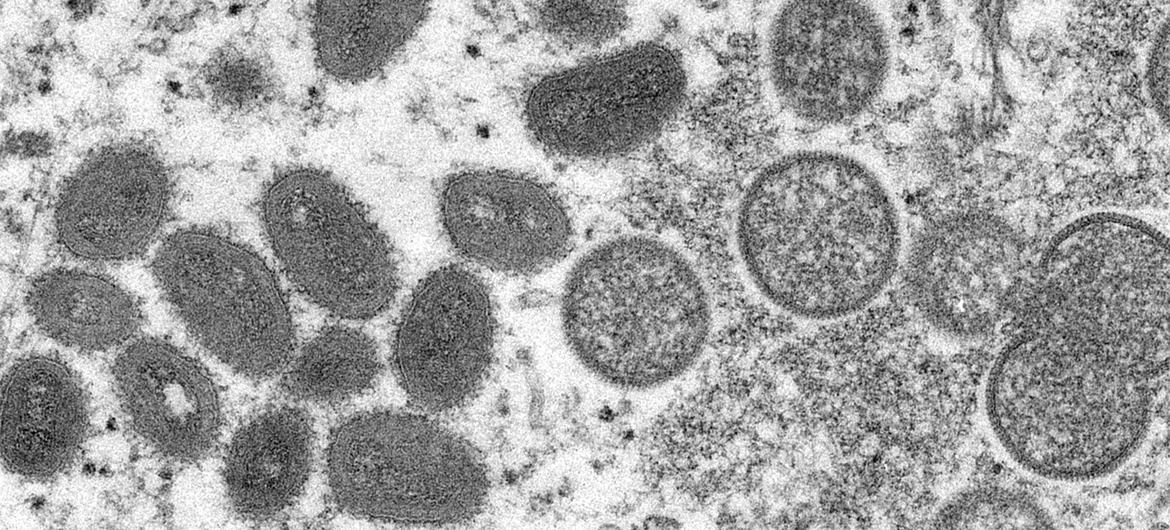
Mpox es similar al virus de la viruela erradicado. (archivo)
¿Cuáles son los síntomas?
Los síntomas comunes de mpox incluyen una erupción que dura de dos a cuatro semanas, que puede comenzar o seguir con fiebre, dolor de cabeza, dolores musculares, dolor de espalda, falta de energía e inflamación de los ganglios linfáticos.
La erupción parece ampollas y puede afectar la cara, las palmas de las manos, las plantas de los pies, la ingle, las regiones genital y/o anal, la boca, la garganta o los ojos. El número de llagas puede oscilar entre uno y varios miles.
Las personas con mpox se consideran infecciosas al menos hasta que todas las ampollas se hayan formado costras, las costras se hayan caído y se haya formado una nueva capa de piel debajo, y todas las lesiones en los ojos y el cuerpo hayan sanado. Normalmente, esto lleva de dos a cuatro semanas. Los informes muestran que las personas pueden volver a infectarse después de haber tenido mpox.
Las personas con mox grave pueden requerir hospitalización, cuidados de apoyo y medicamentos antivirales para reducir la gravedad de las lesiones y acortar el tiempo de recuperación.
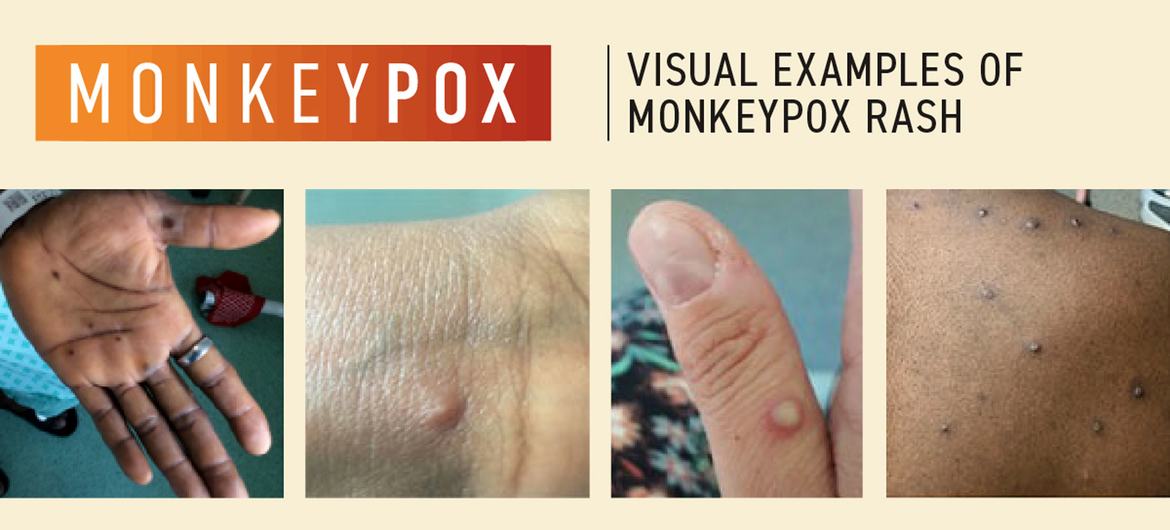
La OMS continúa trabajando con pacientes y defensores comunitarios para desarrollar y entregar información adaptada a las comunidades afectadas por la viruela simica.
¿Cómo se propaga la mpox?
De humano a humano: Tocar, tener relaciones sexuales y hablar o respirar cerca de alguien con mox puede generar partículas respiratorias infecciosas, pero se necesita más investigación sobre cómo se propaga el virus durante los brotes en diferentes entornos y condiciones, dice la OMS.
Lo que sí saben los científicos es que también es posible que el virus persista durante algún tiempo en la ropa, la ropa de cama, las toallas, los objetos, los aparatos electrónicos y las superficies que hayan sido tocadas por una persona con mpox. Alguien más que esté en contacto con estos artículos puede infectarse sin lavarse las manos antes de tocarse los ojos, la nariz y la boca.
El virus también se puede transmitir durante el embarazo al feto, durante o después del nacimiento a través del contacto piel con piel, o de un padre con mpox a un bebé o niño durante el contacto cercano.
Aunque se ha informado que alguien que es asintomático contrajo mpox, todavía hay información limitada sobre si el virus puede transmitirse de alguien que lo tiene antes de que presente síntomas o después de que sus lesiones hayan sanado.
Humanos a animales: Dado que se sabe que muchas especies de animales son susceptibles al virus, existe la posibilidad de que el virus se transmita de humanos a animales en diferentes entornos.
Las personas que tienen mpox confirmado o sospechado deben evitar el contacto físico cercano con animales, incluidas mascotas como gatos, perros, hámsteres y jerbos, así como con ganado y vida silvestre.
Animales a humanos: Alguien que entra en contacto físico con un animal portador del virus, como algunas especies de monos (o un roedor terrestre como una ardilla arbórea), también puede desarrollar mpox. Dicha exposición puede ocurrir a través de mordeduras o rasguños, o durante actividades como cazar, desollar, atrapar trampas o preparar una comida. El virus también se puede contraer al comer carne contaminada que no se cocina bien.
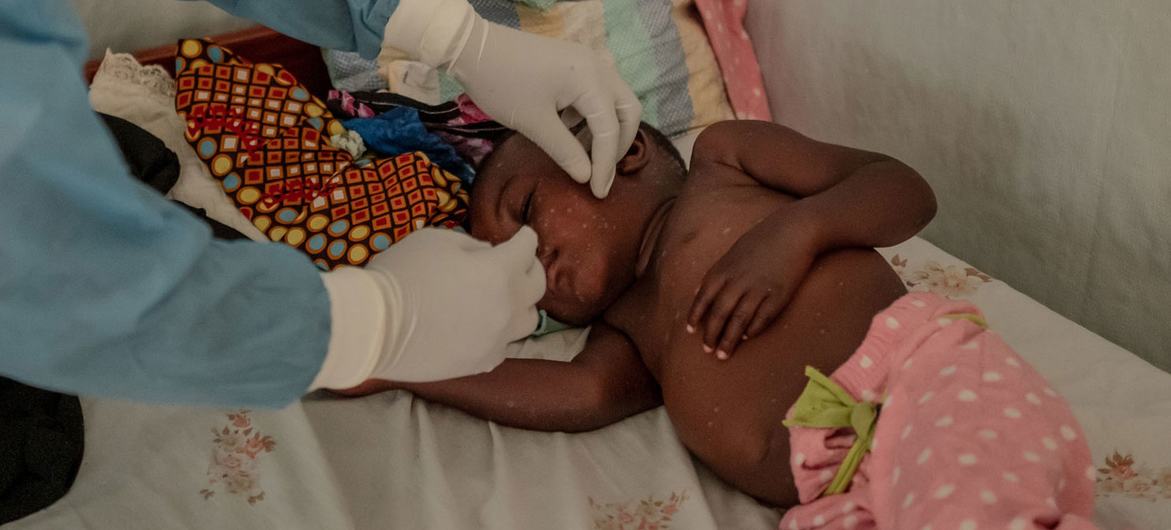
Un trabajador sanitario controla a un niño de dos años que está siendo tratado por mpox al norte de Goma, República Democrática del Congo.
¿Puede ser fatal?
Sí, para una pequeña minoría. Entre el 0,1 y el 10 por ciento de las personas infectadas con mpox han muerto.
Es importante señalar que las tasas de mortalidad en diferentes entornos pueden diferir debido a varios factores, como el acceso a la atención médica y la inmunosupresión subyacente, incluso debido a VIH no diagnosticado o VIH avanzado, según la agencia de salud de la ONU.
En la mayoría de los casos, los síntomas de mpox desaparecen por sí solos en unas pocas semanas con atención de apoyo, como medicamentos para el dolor o la fiebre, pero, en algunas personas, la enfermedad puede ser grave o provocar complicaciones y, finalmente, la muerte.
Los bebés recién nacidos, los niños, las personas embarazadas y las personas con deficiencias inmunitarias subyacentes, como las que padecen VIH avanzado, pueden correr un mayor riesgo de sufrir una enfermedad mpox más grave y morir.
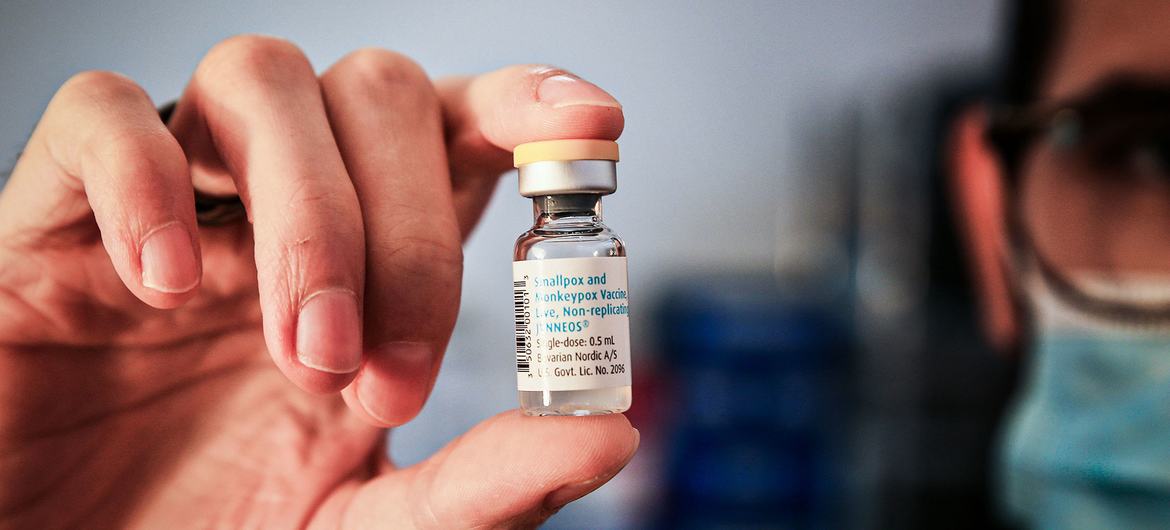
Una dosis única de la vacuna mpox.
¿Existe una vacuna?
Sí. La agencia de salud de la ONU recomienda varias vacunas contra la mpox. Sin embargo, actualmente no se recomienda la vacunación masiva, que se implementó durante la pandemia mundial de COVID-19.
Muchos años de investigación han conducido al desarrollo de vacunas más nuevas y más seguras para la enfermedad ahora erradicada de la viruela. Algunas de estas vacunas han sido aprobadas en varios países para su uso contra la mpox.
Actualmente, la OMS recomienda el uso de las vacunas MVA-BN o LC16, o la vacuna ACAM2000 cuando las demás no estén disponibles.
Según la OMS, sólo se debe considerar la posibilidad de vacunar a las personas que corren riesgo de exposición a mpox. Los viajeros que puedan estar en riesgo según una evaluación de riesgo individual realizada por su proveedor de atención médica pueden considerar la posibilidad de vacunarse.

Una de las formas de prevenir la propagación de mpox es lavarse las manos después de tocar superficies contaminadas.
¿Cómo se puede prevenir la mpox?
Limpiar y desinfectar superficies u objetos y lavarse las manos después de tocar superficies u objetos que puedan estar contaminados puede ayudar a prevenir la transmisión.
El riesgo de contraer mox de animales se puede reducir evitando el contacto sin protección con animales salvajes, especialmente aquellos que están enfermos o muertos, incluida su carne y sangre.
En los países donde los animales son portadores del virus, cualquier alimento que contenga partes de animales o carne debe cocinarse bien antes de consumirlo.
Más información sobre mpox aquí.